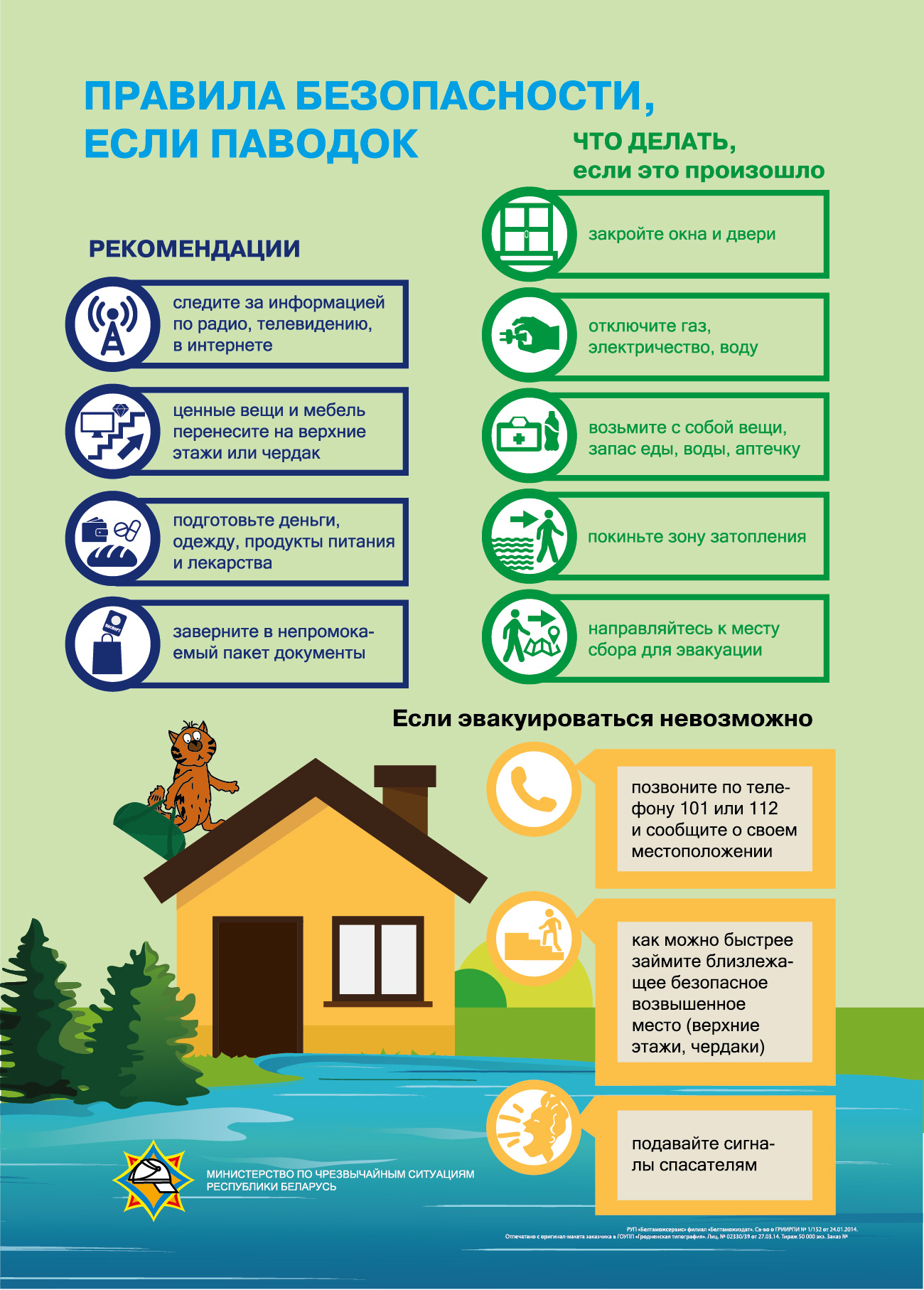
Эпидемиологическая обстановка по острым кишечным инфекциям и вирусному гепатиту А характеризуется как контролируемая, но требующая постоянного эффективного функционирования системы эпидемиологического слежения.
Основные симптомы кишечных инфекций — это тошнота, рвота, озноб, повышение температуры, боль в области живота, в некоторых случаях имеют место симптомы острых респираторных инфекций. Иногда эти симптомы возникают на фоне острой респираторной инфекции: кашля, насморка, покраснения горла, конъюнктивита. Это характерно для ротавирусной и энтеровирусной инфекции. Источником острых кишечных инфекций, как правило, являются больные и бактерионосители – лица, у которых отсутствуют клинические симптомы заболевания, но они выделяют возбудителей в окружающую среду. Особенно опасны больные с легкой или стертой формой заболевания, принимающие участие в приготовлении пищи дома, или являющиеся работниками предприятий пищевой промышленности, общественного питания, торговли, детских организованных коллективов.
Инфицирование человека возбудителями ОКИ происходит путем заноса с пищей и водой, а также через грязные руки, посуду, игрушки. При вирусных кишечных инфекциях возможна также передача возбудителя воздушно-капельным путем (при разговоре, кашле и чихании).
В настоящее время, с учетом цикличности эпидпроцесса, отмечается активизация эпидпроцесса вирусного гепатита А, в связи с чем необходимо акцентировать внимание на наиболее актуальных вопросах эпидемиологии и профилактики данной инфекции.
Гепатит А, называемый еще Болезнью Боткина – это острое инфекционное заболевание печени, вызываемое вирусом гепатита А. Инкубационный период, во время которого вирус размножается и адаптируется в организме, составляет от 7 до 50 дней, в среднем — 35 дней. Источник заражения вирусом — человек, больной гепатитом А. Он выделяет вирус с фекалиями, после чего тот с водой или пищей попадает в организм других людей. Кроме того, гепатит А передается при несоблюдении правил личной гигиены, поэтому его еще называют «болезнью немытых рук».
Для этой инфекции характерно преимущественное поражение печени, желтуха и токсические проявления.
В так называемый преджелтушный период, продолжающийся в среднем 5-7 дней, у больного обычно появляются: слабость, утомляемость; головная боль; боль в мышцах и суставах; тошнота, рвота; зуд кожи; умеренное повышением температуры (37°— 38,5° С); у маленьких детей может иметь место диарея; у подростков и взрослых могут отмечаться боли в верхней части живота (в правом подреберье и «под ложечкой»).
Затем наступает желтушный период гепатита А. При этом самочувствие больного заметно улучшается. Для этого периода характерны: желтуха — пожелтение слизистых, склер (белковой оболочки глаз) и кожи; потемнение мочи; обесцвечивание кала.
Желтуха сохраняется на протяжении 1-2 недель, после чего постепенно исчезает. Заболевание длится от 1 недели до 1,5-2-х месяцев, после чего наступает период восстановления, который может растянуться до полугода. В большинстве случаев болезнь заканчивается выздоровлением.
В случае болезни на восстановление здоровья, для возвращения на работу, в школу и к повседневной жизни могут уходить недели и месяцы. Актуальным является и то, что вирус гепатита А является одной из причин вспышек пищевого, либо водного происхождения. Эпидемии гепатита А могут носить взрывной характер и приводить к значительным экономическим убыткам.
Безопасные пищевые продукты и вода, соблюдение правил личной гигиены обеспечивают наилучшую защиту от вирусного гепатита А. Поэтому позвольте еще раз напомнить об основных правилах профилактики острых кишечных инфекций, в том числе гепатита А:
- Поддерживайте чистоту и соблюдайте личную гигиену:
— мойте руки с мылом перед началом приготовления пищи, после контакта с сырой продукцией, после посещения туалета, возвращения с улицы, приучите к этому детей;
— содержите в чистоте кухонную, столовую посуду и столовые приборы;
— регулярно мойте с моющими средствами все поверхности и кухонные принадлежности, используемые при приготовлении пищи;
— предохраняйте кухню и продукты от насекомых, грызунов;
— тщательно мойте под проточной водой зелень, овощи, фрукты; если они предназначены для детей младшего возраста, необходимо ополоснуть их кипяченой водой.
- Отделяйте сырые и готовые к употреблению продукты:
— используйте при транспортировке раздельную упаковку для готовой к употреблению и сырой продукции;
— храните продукты в закрытой емкости для предотвращения контакта готовой к употреблению и сырой продукции;
— используйте отдельные разделочные доски и ножи для готовой к употреблению и сырой продукции.
- Соблюдайте технологию приготовления блюд:
— тщательно прожаривайте или проваривайте продукты, особенно мясо, птицу, яйца, морепродукты;
— при готовке мяса или птицы их соки должны быть прозрачными.
- Соблюдайте условия хранения и сроки годности продуктов:
— не употребляйте пищевые продукты при малейшем сомнении относительно их доброкачественности, храните пищевые продукты с учетом сроков их годности, просроченные выбрасывайте без сожаления;
— не готовьте заблаговременно скоропортящиеся блюда из мяса, мяса птицы, яиц, а также салаты, паштеты, пудинги, кулинарные изделия с кремом;
— не храните пищу и пищевые продукты длительное время даже в холодильнике, особенно если герметичная упаковка продукта нарушена;
— не берите с собой в дорогу скоропортящиеся продукты;
— не размораживайте продукты при комнатной температуре, лучше размораживать их в камере холодильника;
— используйте для питьевых целей безопасную воду.
Очень важно не покупать продукты на стихийных рынках, в непредназначенных для этих целей местах и у случайных лиц. Если покупаемая Вами продукция должна храниться при определенных температурных режимах, которые должны быть отражены на этикетке, но Вы видите, что эти требования не выполняются, то от приобретения такого пищевого продукта следует отказаться.
Соблюдение перечисленных рекомендаций поможет Вам предохранить себя и Ваших близких от заболевания как острыми кишечными инфекциями, так и вирусным гепатитом А, а также предотвратить заражение окружающих!
При возникновении первых признаков болезни следует обязательно обратиться к врачу, так как самостоятельное лечение может принести вред, особенно при применении антибиотиков, к которым вирусы не чувствительны. Только специалист при помощи лабораторных исследований может поставить правильный диагноз, назначить необходимое лечение и тем самым предотвратить осложнение заболевания.
Помните, что любое заболевание легче предупредить, чем лечить!
Доброго Вам здоровья!
Материал сайта ГУ «БОЦГЭиОЗ»